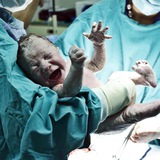
В смысле рожаем?!
27 December 2023 13:01
Что хочу сказать про кесарево сечение. Никогда не устану повторять, что нельзя делать его просто по желанию. Эту операцию делают только тогда, когда без нее может быть только хуже!
Дети, рожденные путем кесарева сечения, адаптируются тяжелее. Ведь как природой заложено: начинаются схватки, и ребенок начинает проходить через родовой канал. В родах он испытывает определенный стресс. Ребенок адаптируется сначала к процессу родов, а затем и к жизни вне организма матери. А когда это, допустим, плановое кесарево сечение, то ребенка резко достали. И малыш не успевает адаптироваться.
Когда ребенок рождается естественным путем, у него изо рта слюнки текут. Это фетальная жидкость, которая при прохождении родовых путей выделяется. А во время кесарева она остается в легких. И в результате мы иногда получаем синдром влажных легких.
Конечно, при необходимости неонатологи производят санацию дыхательных путей, то есть убирают лишнюю жидкость, если слышно, что где-то подхрипывает. Конечно, ребенок адаптируется, и врачи ему в этом помогут. Но зачем эти сложности и риски, если можно родить естественно.
Читать полностью…
В смысле рожаем?!
22 December 2023 21:26
«Доктора боятся медработников, рыжих и начальства».
А рыжих-то почему? Генетически обусловлено: обмен веществ у них другой. У них часто кровотечения случаются — у таких настоящих рыжих, с конопушками, белокожих. Хорошо, когда врач знает, что рожает рыжая. Тогда он успевает подготовиться.
Я всегда спрашиваю роженицу:
— Ты рыжая?
— Нет, я покрасилась.
— Слава Богу!
А если настоящая рыжая, то лучше подготовиться так, чтобы ничего не понадобилось в итоге: тогда ты знаешь, какие возможны риски и что вообще возможно.
Важно, чтобы у нас был хороший доступ к венам, чтобы были необходимые лекарства на случай кровотечения. Чтобы все это было очень близко под рукой и даже не пришлось сделать лишний шаг в сторону.
«Потому что у рыжих есть предрасположенность к осложнениям — у них все протекает не совсем стандартно».
Читать полностью…
В смысле рожаем?!
18 December 2023 14:31
В больницу обратилась женщина. Срок 33 недели, двойня. Сказала, что оно там подозрительно замерли — не шевелятся. КТГ показало, что у малышей брадикардия — урежение пульса, частоты сердечных сокращений.
В норме пульс — 120-160, а у них — 90. Чаще всего это происходит из-за гипоксии, а гипоксия, в свою очередь, происходит из-за нарушения кровоснабжения в системе плацента-пуповина-ребенок. Грубо говоря, ребенок задыхается. В таких случаях, если медикаментозное лечение результатов не дает, решается вопрос об экстренном родоразрешении. Так было и на этот раз.
Поскольку частота сердечных сокращений у малышей падала, мы побежали в операционную. Все кончилось хорошо, все живы и счастливы. 33 недели для двойни — очень даже неплохой срок.
Близнецы почти всегда рождаются раньше срока, редко кто донашивает. У малышей была одна плацента на двоих (так всегда у однояйцевых близнецов), а кислорода на двоих не хватало.
Читать полностью…
В смысле рожаем?!
15 December 2023 08:21
Жители Подмосковья могут сделать бесплатную диагностику своего здоровья. С начала года диспансеризацию и профосмотры прошли более 2 млн человек. В результате обследований у пациентов выявили 86 тысяч различных заболеваний, о которых они не знали.
Диспансеризация позволяет обнаружить заболевания на ранней стадии, а также держать под контролем развитие хронических патологий. Чтобы пройти бесплатную диагностику, необходимо обратиться в свою поликлинику. Результаты исследований можно узнать как в поликлинике, так и через телемедицинскую консультацию.
Напомним, что в Подмосковье сейчас открыты вакансии в медицинской сфере. Для специалистов в регионе предусмотрены различные льготы и доплаты. Среди них:
▪️ «Земский доктор»: выплата до 1,5 млн рублей.
▪️ «Земский фельдшер»: выплата до 750 тысяч рублей.
▪️ «Социальная ипотека»: государство оплачивает стоимость жилья, а участник — проценты по кредиту.
▪️ Другие доплаты и компенсации.
Отправить заявку можно тут. После с вами свяжутся эксперты Министерства здравоохранения Подмосковья.
Читать полностью…
В смысле рожаем?!
13 December 2023 12:50
Как проходит мой обычный рабочий день? В среднем за сутки с коллегами принимаем 14−15 родов. Максимальное количество родов за сутки в моей практике — 17.
Обычно дежурят три доктора. То есть я в среднем принимаю за день пять родов. Но помимо этого у меня есть и другие обязанности: осмотр пациентов в приемном покое, ведение медицинской документации, консультирование пациентов. Во вторую смену я занимаюсь скринингом и УЗИ-исследованиями. В субботу выходной, в воскресенье — дежурство.
Меня часто спрашивают, за что я люблю свою работу? Больше всего я люблю заниматься ведением патологических родов и помощью при ургентных акушерских ситуациях. Это непосредственно та часть работы, где мы занимаемся спасением жизни. Как бы это пафосно ни звучало, но скажу: когда это происходит, ты понимаешь, что не зря живешь. Ты только что спас жизнь! В такие моменты получаешь колоссальное удовлетворение от своей работы.
Читать полностью…
В смысле рожаем?!
11 December 2023 10:29
В нашей работе нужно постоянно все в голове просчитывать, быть собранным и внимательным. Думать, какой пинцет возьмешь, какой зажим. Бывает, входишь в живот, а вместо обычной анатомии там одно сплошное спаечное месиво. И ты не знаешь, где мочевой пузырь, а где передняя стенка матки.
Кесарево сечение — не бог весть какая операция. Но бывает так, что мы можем сделать в этом спаечном месиве одну малюсенькую дырочку, через которую нам надо вытянуть ребенка. Иногда мы эти спайки иссекаем, ищем себе дорожку, чтобы вынуть ребенка из матери. А потом должны найти дорожку, чтобы все сшить и уйти из этого живота. Иногда выйти сложнее, чем зайти.
Мы же должны все сложить как было: матку пришить к матке, апоневроз пришить к апоневрозу, трубу пришить к трубе. А оно там все одним месивом. Нам надо все послойно разобрать, а потом собрать обратно. Это предыдущие операции в малом тазу: предыдущие кесарева сечения, внематочные беременности, воспалительные процессы малого таза — эндометриты, операции на кишечнике. Аппендицит, например, детские урологические операции. Если у девочки были проблемы с почками и ее прооперировали, потом можно ждать вот такой неправильной анатомии малого таза.
Читать полностью…
В смысле рожаем?!
09 December 2023 12:37
У меня была пациентка с длительным бесплодием. В итоге она решилась на ЭКО, но эмбрион не прижился.
И вот к ней пришла менструация, а потом — длительная задержка. Девушка задержке значения не придала: у нее до этого по полгода могло менструаций не быть. Два месяца нет менструаций, три, и тут у нее вдруг заболела поясница. Девушка подумала, что нерв защемило, и записалась на МРТ.
И где-то на середине исследования вдруг стало ясно, что она… беременна. Двадцать недель уже! Благополучно выносила и родила. И на самом деле хорошо, что она долго не знала о беременности, потому что причиной ее бесплодия как раз и могли быть особенности психики.
Бывают такие женщины, чья нервная система работает на пределе, а это беременности совсем не способствует. Если организм женщины испытывает стресс, он никогда не прикрепит беременность. А если стресс случится уже во время беременности, организм не даст ее выносить. Это такая форма защиты. Во время стресса организм работает на пределе своих возможностей, и он просто не даст себе работать за двоих.
Читать полностью…
В смысле рожаем?!
07 December 2023 14:12
Чаще всего, легко рожают женщины хорошо сложенные. И речь сейчас не о фотомоделях, о которых многие могли сразу подумать. Как раз они рожают обычно хуже из-за особенностей фигуры, плюс у них часто не все хорошо с гормонами, необходимыми для родовой деятельности.
Легко рожают женщины, простите за откровенность, с хорошей попой, грудью. С тонкой талией, но с широкими бедрами. Плохо рожают спортсменки и, например, балерины. У них все мышцы железные, и пользоваться они ими в родах зачастую не умеют.
Рожала у нас однажды дзюдоистка. Метр восемьдесят, 90 с лишним кг — сплошная груда мышц. Но эта мышца все не в ту сторону делала. Мы всей бригадой вокруг нее прыгали, как муравьи. С огромным трудом добыли ребенка. Добыли – тут иначе и не скажешь. Пришлось рассекать промежность, потому что девушка, вместо того, чтобы расслабиться, наоборот — зажималась.
Читать полностью…
В смысле рожаем?!
05 December 2023 16:42
Отвечаю на вопрос про опухоль у новорожденного.
Проводится магнитно-резонансная томография, УЗИ, анализ крови на АФП, консультация узкопрофильного специалиста. В зависимости от локализации опухоли определяется дальнейшая тактика.
Задать мне вопрос вы можете тут.
Читать полностью…
В смысле рожаем?!
04 December 2023 16:38
Продолжаю отвечать на вопросы. Меня спрашивали: какая профилактика у варикоза беременных?
Ответ достаточно простой: ношение компрессионного трикотажа.
Читать полностью…
В смысле рожаем?!
03 December 2023 16:34
Продолжаю отвечать на вопросы. Сегодня на очереди этот.
После самопроизвольного выкидыша необходима гормональная контрацепция в течение шести месяцев, а также планирование беременности не ранее шести месяцев.
Задать мне вопрос вы можете тут.
Читать полностью…
В смысле рожаем?!
01 December 2023 14:31
Сегодня отвечу на вопрос о естественных родах после кесарева сечения.
Тут все просто. Метод родоразрешения через естественные родовые пути после предыдущего кесарева сечения определяется согласно Клиническим рекомендациям РФ.
Задать мне вопрос вы можете тут.
Читать полностью…
В смысле рожаем?!
30 November 2023 14:31
И я вас приветствую, коллега. Отвечу на Ваш вопрос.
Для подбора антидепрессантов и подобных препаратов нужно обратиться к профильному специалисту. Психиатр должен помочь подобрать терапию с минимальным тератогенным эффектом.
Касательно стремительного снижения АМГ. К сожалению, повлиять на это невозможно. Необходимо оценить состояние овариального резерва путем УЗИ.
Задать мне вопрос вы можете тут.
Читать полностью…
В смысле рожаем?!
29 November 2023 15:01
Продолжаю отвечать на ваши вопросы. Сегодня обсудим этот случай.
При повышении АД до 140/80 необходимо пройти дополнительное обследование: СМАД и консультацию терапевта. Мексидол при беременности противопоказан. Актовегин можно применять только в тех случаях, когда терапевтическая польза превышает потенциальный риск для плода или ребенка.
Задать мне вопрос вы можете тут.
Читать полностью…
В смысле рожаем?!
28 November 2023 15:31
А теперь немного статистики: более 60 тысяч младенцев Подмосковья прошли неонатальный скрининг.
Это обследование выполняют в первые дни жизни малышей. Оно позволяет выявить генетические заболевания на ранней стадии. Причем в этом году список исследований значительно расширили: раньше новорожденных проверяли на пять генетических заболеваний, а сейчас уже на 36.
Делают его так: берут из пяточки младенца кровь. Если находят отклонение от нормы, то с родителями связываются врачи и разъясняют план дальнейших действий.
Читать полностью…
В смысле рожаем?!
25 December 2023 13:39
Расскажу давнюю историю. Это было, когда я еще учился в ординатуре.
Пришла ко мне женщина на удаление миомы матки. Миома матки — это доброкачественная опухоль. Одно из самых распространенных гинекологических заболеваний, к сожалению. Особенно в период перед климаксом.
Женщине 48 лет. Детей нет. Всю жизнь у нее стоял диагноз «бесплодие». Первый брак распался из-за этого. Во второй раз замуж вышла поздно. И вот ее прислали на удаление, потому что у нее быстро растущий миоматозный узел. Быстро растущий узел может быть показанием к удалению матки, если женщина вышла из фертильного возраста, то есть после менопаузы, когда она уже не может забеременеть. И вот я смотрю эту женщину и вижу, что там у нее совсем не миома.
Я позвал коллег. Надо мной все посмеялись. Говорят: «Ты хочешь сказать, нам прислали беременную женщину на удаление матки?»
Женщина тоже на меня смотрит с подозрением и говорит, что она не может быть беременна. Отвел ее на УЗИ. А у нее уже 32 неделя беременности.
В итоге все закончилось хорошо. Она благополучно выносила ребенка и родила. Можете себе представить, как она была счастлива! И я вместе с ней.
Читать полностью…
В смысле рожаем?!
20 December 2023 19:01
Женщинам постарше известно страшное гинекологическое слово «чистка». И даже молодые роженицы иногда спрашивают на осмотре: «А вы меня чистить будете?»
Но это не чистка! Это осмотр после родов. И только если врач обнаруживает оставшиеся в полости матки фрагменты оболочки плода, он их, разумеется, удаляет. Иначе они там воспалятся, и женщину после выписки из роддома привезут обратно на скорой с послеродовыми осложнениями.
Если раньше такой осмотр акушеры-гинекологи делали при помощи ультразвука, а еще раньше — на глазок и наощупь, то сейчас для этого есть гистероскопическая стойка. Которая стоит, между прочим, как три трехкомнатные квартиры.
Гистероскоп — это такая трубка толщиной с ручку с камерой, которую врач вводит во влагалище. Изображение стенок матки врач и сама женщина видят на экране монитора.
Врач поворачивает гистероскоп по всем стеночкам, и они вместе с пациенткой видят слизистую матки, отсутствие оболочек, частей плаценты. Видят, что одна стенка матки здоровая, ровненькая, беленькая с извилинами, с участками кровяных выделений, а другая — синюшного цвета, с расширенными сосудами. Это плацентарная площадка. У нее проходит процесс заживления, это нормальная картина. Если мы видим сгустки, присоединяется второй этап операции.
Наши мамы и бабушки, у которых самым распространенным методом контрацепции был аборт, знают, что выскабливание проводилось акушерским инструментом кюреткой. Сейчас большинство семинаров по акушерству и гинекологии проводится под лозунгом — «кюретку в архив!». Почему?
Это очень грубый метод выскабливания полости матки, механическое повреждение, удаление сгустков именно металлическим инструментом ранит внутреннюю поверхность. А сейчас более бережные методы — вакуум-аспирация.
Силой вакуума вытягиваются так называемый медицинский отсос, сгустки, которые не отошли самостоятельно, повторно после этой процедуры осматривается, что точно все нормально: матка сократилась, кровотечения нет, кровопотеря минимальная. Женщина считает до 10, встает с кресла, идет в палату и вполне может ухаживать и за собой и за ребенком.
Читать полностью…
В смысле рожаем?!
15 December 2023 11:32
Коллега рассказала о случае, когда к ним поступила пациентка с кровотечением. По УЗИ там было полное предлежание плаценты.
Это когда плацента закрывает выход из матки. В таких случаях всегда делают кесарево, потому что при самопроизвольных родах во время схваток плацента отрывается — у мамы начинается кровотечение, а к ребенку перестает поступать кислород. А тут то ли женщина не знала, то ли не предала значение.
Вообще скорая о таких случаях всегда предупреждает и врачи всей бригадой встречают, счет идет в таких ситуациях на секунды.
«Так вот, привезли к нам эту женщину — и мы ее сразу на каталку! Я руку ей во влагалище засунула и плаценту держала, чтобы она не оторвалась во время схватки, пока женщину везли в операционную. Все очень быстро произошло: сделали кесарево, извлекли ребенка, удалили плаценту, перелили кровь. В такие минуты мы работаем как роботы: раздумывать некогда, надо действовать быстро и четко, потому что две жизни от нас зависят. Спасли обоих. Вот оно, счастье акушера-гинеколога!»
Читать полностью…
В смысле рожаем?!
14 December 2023 15:17
Существует предположение, что если ребенок не проходит через естественные родовые пути, то не получает от мамы полезные бактерии. А это приводит к проблемам с пищеварением.
Это, конечно, миф. Для пищеварения в основном нужна кишечная палочка e-coli. Она находится в толстом кишечнике и вместе с бифидо- и лактобактериями участвует в процессах обмена веществ и защищает организм от патологических бактерий.
Во влагалище ее быть не должно. В противном случае это является тяжелой патологией. Так что рожать естественным путем, конечно, полезнее, чем с помощью кесарева сечения. Но пищеварение тут совершенно ни при чем.
Читать полностью…
В смысле рожаем?!
13 December 2023 11:51
👩⚕️ Врач-неонатолог Подольского роддома Марина Гладкова получила премию «Первые лица» за вклад в развитие перинатальной медицины. В открытом интернет-голосовании за нее отдали 2284 голоса.
Вы тоже медицинский специалист и хотите работать в сильной команде подмосковных врачей? Сейчас в Подмосковье ищут врачей. Им доступны различные льготы и доплаты. Например:
▪️«Земский доктор»: выплата до 1,5 млн рублей.
▪️«Земский фельдшер»: выплата до 750 тысяч рублей.
▪️«Социальная ипотека»: государство оплачивает стоимость жилья, а участник — проценты по кредиту.
▪️Другие доплаты и компенсации.
Чтобы присоединиться к команде, нужно просто заполнить заявку на сайте и с вами свяжутся эксперты Министерства здравоохранения Подмосковья.
Читать полностью…
В смысле рожаем?!
10 December 2023 11:39
Короткая пуповина. Те кому ставили такой диагноз обычно бояться, что в следующий раз история повторится. Но сразу скажу: не факт! Короткую пуповину невозможно обнаружить на УЗИ. На УЗИ мы включаем спектр кровотока и видим петли пуповины: они могут плавать тут или там, быть за малышом или перед ним, но измерить их общую длину невозможно. Короткая пуповина — одно из показаний для экстренного кесарева.
У меня как-то рожала женщина: все хорошо, полное раскрытие, она тужится, голова ребенка опускается, а между потугами — поднимается обратно. В этой ситуации даже при полном раскрытии пришлось делать экстренное кесарево. Оказалось — короткая пуповина. В норме пуповина от 40 до 60 сантиметров, а у нее была не больше 20 сантиметров.
Читать полностью…
В смысле рожаем?!
08 December 2023 10:47
Старшая коллега переживает, что с
Сейчас врачи все проблемы в родах решают кесаревым сечением, говорит моя старшая коллега. А в ее-то времена акушеры-гинекологи умели делать не только гинекологические, но и акушерские операции.
Вот ее рассказ: «Сейчас во всем мире акушерство перестает существовать. Мы в России держались дольше всех, но и у нас на смену акушерству приходит кесарево сечение. Акушерских операций становится все меньше. Сейчас если что-то пошло не так, сразу бегут на кесарево. Я когда училась, не видела его вообще. Кесарева сечения просто не было.
Один раз привезли к нам женщину — из влагалища торчит рука ребенка! Он лежал поперек, рука выпала, и она уже торчит. Засовываешь руку, а он тебе говорит: „Здравствуйте!“ Излились воды, и вот такая ситуация сложилась.
Раньше в таких случаях делали акушерский поворот: входишь рукой в полость матки, ищешь ножку, поворачиваешь ее одной рукой, а туловище ребенка снаружи другой, поворачиваешь продольно и извлекаешь за ножку. Иногда не поймешь, где у ребенка ножка — он таким комочком сидит, кругом сплошная попа. И тогда идешь сначала по этой руке, которая снаружи, в подмышечную впадину. Потом от нее идешь в обратную сторону до попы, ищешь ногу. Чтобы удостовериться, что это нога, а не реку, надо найти пятку. И вот тогда можно уже хвататься за эту ножку и извлекать ребенка.
Поэтому мы и говорим, что у нас глаза на пальцах. Это называется „поворот плода на ножку, извлечение за тазовый конец“. Сейчас таких акушерских операций уже не делают, а сразу — кесарево. Решение всех проблем!»
Читать полностью…
В смысле рожаем?!
06 December 2023 10:17
Зачем акушеры-гинекологи иногда делают ручное отделение плаценты и что это вообще такое?
Плацента, она же послед, — это орган, который крепится к стенке матки. От него к ребенку идет пуповина, питающая его и снабжающая кислородом.
В норме сосуды плаценты прорастают в функциональный слой стенки матки — в слой эндометрия, который после родов отторгается. Дальше — в мышечный слой — они не проникают. Матка — это толстый мышечный орган, полый внутри. Очень сильная мышца, как сердце. Иногда случаются ситуации, когда плацента прорастает в мышечный слой матки. Не обязательно вся, может врастать совсем чуть-чуть, но уже это требует ручного отделения, потому что самостоятельно плацента уже не отходит.
Это может случиться из-за воспалений, например, хронического эндометрита, инфекционных поражений самой плаценты, неоднократных абортов и выскабливаний, когда стенка матки повреждается, из-за рубцов от операций на матке (миома, перфорация, кесарево). После родов мы ждем, когда отделится послед, примерно полчаса.
Есть такая акушерская поговорка: «Руки прочь от матки!» Ребенок рождается, мы его кладем маме на живот, они обнимаются, разговаривают, а мы в это время ждем послед. Природой так устроено, что пока не родился ребенок, тот участок матки, к которому прикреплен послед, не сокращается — иначе сосуды, соединяющие послед со стенкой матки и снабжающие малыша питанием и кислородом, лопнули бы, и ребенок бы задохнулся.
Во время родов матка сокращается вся, кроме плацентарной площадки. И только когда ребенок уже родился, начинает сокращаться плацентарная площадка, и послед отделяется. Это все происходит под воздействием внутреннего окситоцина (его еще называют гормоном любви). Окситоцин у женщины вырабатывается, например, когда ребенок начинает сосать грудь. Поэтому так важно прикладывание к груди прямо в родзале.
Если нет кровянистых выделений, мы можем подождать и дольше получаса. Если признаков отделения плаценты нет, мы, не дожидаясь кровотечения (а оно обязательно начнется), даем женщине наркоз, вводим руку в полость матки, находим послед, пилящими движениями ребра ладони отделяем его, вынимаем и проводим контроль — весь ли послед мы отделили. Матка сразу сокращается — и начинается здоровый процесс восстановления женщины после родов.
Читать полностью…
В смысле рожаем?!
05 December 2023 08:22
А сейчас — история о магической силе мужского слова во время родов.
Сижу как-то после дежурства и заполняю разные бумаги. Вдруг прибегает медсестра из родильного отделения:
— Помогите! У нас женщина не хочет рожать!
— В смысле?
— Говорит, ей больно тужиться.
— Так всем больно.
— Ну, да. Только мы ее уже всем отделением уговариваем потужиться! Там полное открытие, головка ребенка опустилась. А она говорит, что не может.
Что поделать, пошел помогать. По дороге медсестра рассказывает, что они уж эту роженицу и встать просили, чтобы ребенок под силой собственной тяжести родился (если вы слышали про вертикальные роды, то да, это они). Но она, только встав, начала терять сознание — пришлось уложить обратно.
Прихожу и вижу: в палате уже целый консилиум. Все дежурные врачи сбежались (причем все женщины). Одни уговаривают роженицу потужиться, другие уже махнули рукой и предлагают сделать кесарево. Я смотрю, а девушка абсолютно здоровая, молодая, сильная, никаких показаний для кесарева нет. И говорю ей так строго: «А ну, взяла себя в руки и потужилась, как следует! Домой не пойдешь, пока не родишь!»
И тут случилось чудо: она начала тужиться! Я ее сразу стал подбадривать: «Вот! Молодец! Отлично получается! Отдохнула? Давай еще раз на схватке!»
За три потуги родила! Даже не порвалась нигде.
Читать полностью…
В смысле рожаем?!
04 December 2023 09:06
Был случай, когда на сроке 29 недель пациентке приняли решение делать экстренное кесарево сечение. Правда, не обычное, а модификацию.
У роженицы произошла отслойка плаценты, по передней стенке матки выявили предлежание плаценты — она перекрывала область внутреннего зева. Весьма сложная ситуация.
Провели операцию донного кесарева сечения, ребенка извлекли весом 1420 граммов, в целом плодном пузыре. Для снижения кровопотери в послеоперационном периоде в полость матки ввели баллон Жуковского, наложили шины на область нижнего маточного сегмента. В итоге общая кровопотеря составила всего 800 мм.
Малыша перевели на второй уровень на самостоятельном дыхании, а маму выписали уже на пятые сутки.
Читать полностью…
В смысле рожаем?!
02 December 2023 12:23
Коллеги из Щелковского перинатального центра рассказали, как спасли женщину, беременную двойней с многократным переплетением пуповин.
К ним пациентка поступила на 33-й неделе беременности. Ее сразу же направили в операционную и сделали кесарево сечение. В результате на свет появились две девочки. Поскольку малышки родились раньше положенного срока, их перевели в отделение реанимации новорожденных для дальнейшего лечения.
Замечу, что даже однократное сплетение пуповин опасно. Оно может сдавить сосуды, и в результате оба плода могут погибнуть в утробе матери.
Сейчас мама и ее дочки чувствуют себя хорошо. Их уже выписали.
Читать полностью…
В смысле рожаем?!
01 December 2023 11:38
Рассказываю случай про роженицу, которая недавно поступила в МОНИИАГ с редким диагнозом. Туда ее направили из городской больницы Сергиева Посада.
Женщина жаловалась на слабость, отеки ног, одышку и быстрое увеличение живота. При детальном обследовании у нее выявили редкую форму неалкогольного цирроза печени и варикозное расширение вен пищевода третьей степени, а также аномальное скопление жидкости в брюшной полости, из-за чего ее вес увеличился почти на 8 кг за две недели.
Срок был еще не очень большой, поэтому решили беременность пролонгировать. Около двух недель пациентка получала антианемическую, гастропротективную, диуретическую терапию. А на 37-й неделе ей сделали кесарево сечение. В итоге на свет появился здоровый мальчик весом 2870 г и ростом 48 см. А во время операции из брюшной полости мои коллеги удалили более пяти литров жидкости, образовавшейся из-за аномального лимфообразования в печени.
Сейчас пациентка и новорожденный уже выписаны. В дальнейшем женщине предстоит пройти углубленное обследование, которое, к сожалению, нельзя было провести во время беременности. И лечение диагностированных заболеваний уже по месту жительства.
Читать полностью…
В смысле рожаем?!
30 November 2023 11:03
Мои коллеги из Московского областного научно-исследовательского института акушерства и гинекологии приняли очень сложные роды.
К ним поступила пациентка с сильным врожденным пороком сердца и осложнением в виде тромбоза, развившегося после родов. Вообще подобный диагноз — это показание для прерывания беременности. Но женщина очень хотела сохранить ребенка, поэтому мои коллеги сделали для этого все возможное.
Пациентке установили маточное кольцо, предотвращающее преждевременные роды, проводили необходимую антитромботическую терапию. Но на 32-33 неделе из-за прогрессирующей гипоксии плода приняли решение делать кесарево сечение. На свет появилась малышка весом 1820 гр и ростом 42 см. Ее перевели в областной перинатальный центр.
А у матери после операции развилось осложнение — массивная двусторонняя тромбоэмболия легочной артерии. Ее госпитализировали в МОНИКИ, где на обследовании нашли тромб более семи сантиметров в длину. Необходимо было его удалить.
Наиболее сложно было спланировать саму операцию. Из-за многочисленных хирургических вмешательств на сердце и сосудах, которые пациентка перенесла в детстве, нужно было правильно определить анатомию ее сосудистой системы. Путем сложных эндоваскулярных маневров, при поддержке сосудистых хирургов, тромб успешно удалили.
Сейчас мама и дочка выписаны. Теперь они будут наблюдаться у специалистов уже по месту жительства.
Читать полностью…
В смысле рожаем?!
29 November 2023 11:00
В Подмосковье уже 30 женских консультаций работают по единому стандарту. Что это значит? Сейчас объясню.
Единый стандарт включает не только обновление самого здания, но и внедрение новых услуг для беременных женщин. Например, теперь пациенткам доступна бесплатная услуга индивидуального сопровождения беременности личным помощником.
Проект «Наша женская консультация» запустили в начале этого года. Во всех медучреждениях установлена единая навигация, электронные табло с расписанием, работают кабинеты постановки на учет по беременности в день обращения, оборудованы комфортные зоны ожидания. Кроме того, администраторы ЖК проходят тренинги бесконфликтного общения. К концу 2023-го к общему стандарту приведут еще пять женских консультаций.
И напомню, что подробно с системой родовспоможения в Московской области можно ознакомиться на интернет-портале «Стань мамой в Подмосковье». Или по телефону 8 (800) 550-30-03. Он работает ежедневно с 8:00 до 20:00. Звонок бесплатный.
Читать полностью…
В смысле рожаем?!
28 November 2023 10:29
Со сложным случаем столкнулись мои коллеги из Московского областного центра охраны материнства и детства. Сразу скажу, все закончилось хорошо.
К ним поступила пациентка на 41-й неделе беременности. Но у ребенка выявили гипоксию — это недостаток кислорода. Решили делать кесарево. На свет появилась здоровая малышка ростом 51 см и весом 3020 г. Но после вмешательства у роженицы началось массивное кровотечение, вызванное атонией матки.
Это редкая патология, при которой матка перестает сокращаться. Это приводит к сильнейшему кровотечению и возможному летальному исходу. Женщине сделали переливание крови, наложили на матку гемостатический шов.
Так репродуктивную функцию у пациентки удалось сохранить. А маму и новорожденную уже выписали.
Читать полностью…
 8574
8574